BHEKISISA: 6주 후 에이즈 예방 주사 도입 예정이지만 자금 삭감으로 전달 체계 공동화
BHEKISISA: Anti-HIV jab due in six weeks but funding cuts hollow out delivery system
Daily Maverick
· 🇿🇦 Cape Town, ZA
Mia Malan
EN
2026-04-30 20:13
Translated
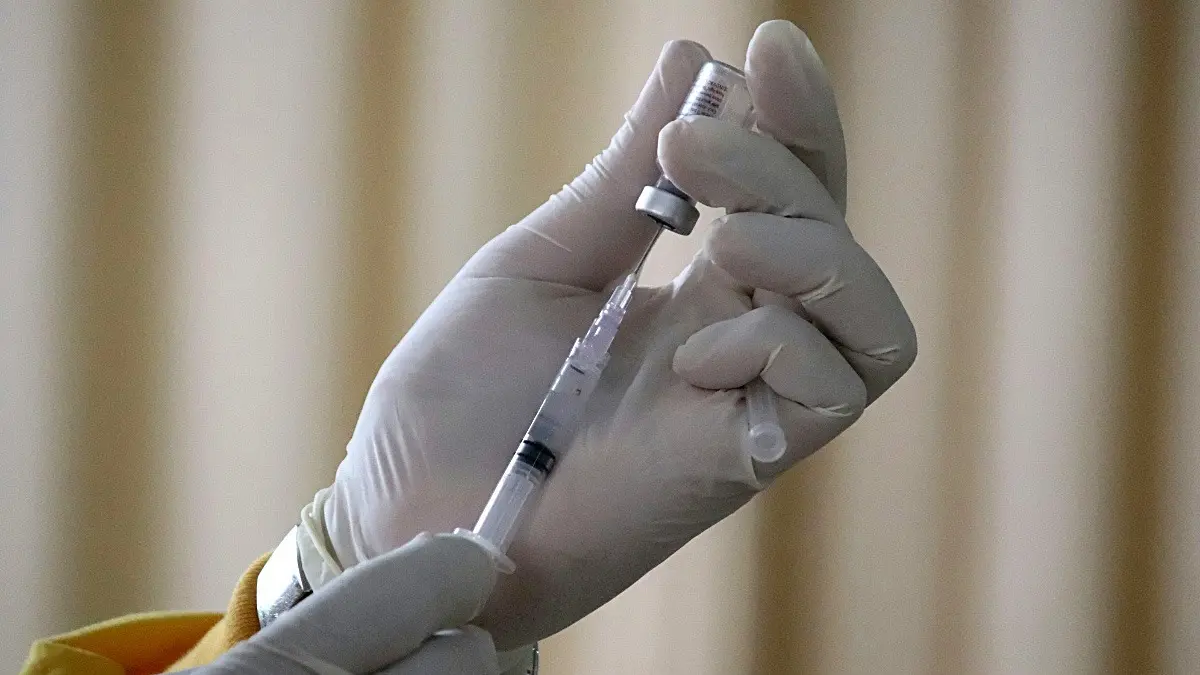
6개월마다 한 번씩 맞는 HIV 예방 주사 레나카파비르(LEN)의 남아프리카공화국 내 사용률이 트럼프 행정부의 자금 삭감으로 심각한 영향을 받을 것으로 새로운 보고서가 밝혔다. 연구원들은 케이프타운과 요하네스버그에서 자금 삭감의 직접적인 경험이 있는 의사, 간호사, 동료 상담사, 트랜스젠더 및 청년, 성매매 여성, 게이 및 양성애 남성, 정부 보건 종사자들과 심층 인터뷰를 진행했다.
남아프리카공화국의 6개월마다 한 번씩 맞는 HIV 예방 주사 레나카파비르(LEN) 사용률은 트럼프 행정부의 자금 삭감의 영향을 크게 받을 것이다. 왜냐하면 이 삭감으로 인해 HIV 예방 서비스에 대한 수요를 창출하는 데 필요한 커뮤니티 기반 검사 및 HIV 예방 서비스를 위한 현장 모집과 같은 많은 인프라가 파괴되었기 때문이다.
이는 미국 기반 단체인 의사인권회(Physicians for Human Rights)와 두 개의 현지 비영리 단체인 에이즈 예방 옹호 단체(Advocacy for Prevention of HIV and Aids)와 엠토닌제니 상담 및 교육(Emthonjeni Counselling & Training)이 화요일에 발표한 보고서의 주요 발견 중 하나다.
레나카파비르는 HIV 음성인 사람들이 성적 접촉을 통해 바이러스에 감염되는 것을 거의 완벽하게 예방한다. 과학자들은 지금부터 2043년까지 HIV에 감염되지 않은 100만~200만 명이 최소 연 1회 이상 이 주사를 맞으면, 8년 내 에이즈가 주요 공중보건 위협이 되는 것을 막을 충분한 신규 감염을 예방할 수 있을 것으로 추정한다.
남아프리카공화국의 첫 두 물량(에이즈, 결핵 및 말라리아 퇴치 글로벌펀드의 자금으로 지불한 총 37,920회분)은 3월 말과 4월 초에 도착했으며, 출시는 5월 말에서 6월 초에 시작될 것으로 예상된다.
보고서 저자들은 케이프타운, 카옐리차, 필리피, 미드란드, 요하네스버그에서 자금 삭감의 직접적인 경험이 있는 40명의 참가자(의사, 간호사, 임상 담당자, 동료 상담사 및 네비게이터, 트랜스젠더 및 청년, 성매매 여성, 게이 및 양성애 남성, 정부 보건 종사자)와의 심층 인터뷰를 실시했다.
연구 참가자들의 의견은 9월에 20개의 개별 및 그룹 구술 역사 인터뷰를 통해 수집되었고, 연구자들은 3월에 참가자들의 인용문을 다시 확인하고 필요한 경우 업데이트하도록 했다.
"커뮤니티 기반 예방 서비스와 커뮤니티 주도 활동을 위한 자원의 붕괴는 본 연구의 많은 참가자들이 레나카파비르와 그 게임 체인징 잠재력을 위해 준비하고 있던 정확한 시점에 일어났다"고 보고서는 명시하고 있다.
"자금 삭감으로 인한 보건 체계의 손상은 레나카파비르에 대한 수요를 충족하지 못하도록 할 수 있다."
트럼프 행정부가 2025년 2월에 대부분 중단한 펩팔(Pepfar) 자금은 남아프리카공화국의 HIV 퇴치에 사용되는 자금의 약 17%라는 상대적으로 작은 부분을 구성했다.
그러나 보고서가 지적하듯이, 이 자금이 지원한 서비스의 종류와 사용된 지역의 수(국가의 52개 보건 지구 중 27개)는 HIV 검사 및 정부 클리닉에서 무료로 제공하는 일일 HIV 예방약 복용률과 같은 HIV 예방 서비스에 불균형적인 영향을 미쳤다. 이는 이제 이러한 서비스를 사용하도록 사람들을 격려하고 이를 쉽고 빠르게 접근할 수 있도록 하는 현장 근로자가 훨씬 더 적어졌기 때문이다.
예를 들어, 국제 옹호 단체 Avac의 데이터는 작년 1월부터 9월까지의 약 복용률이 2024년 같은 기간과 비교하여 4분의 1 감소했음을 보여준다. 국가의 일부 지역의 HIV 검사율도 자금 삭감이 일어나기 전인 2024년보다 2025년에 더 낮았다.
"남아프리카공화국에 대한 자금 삭감의 영향은 단순히 하룻밤 사이에 제거된 전체 남아프리카공화국 프로그램 예산의 백분율을 검토하여 이해할 수 없다"고 보고서 저자들은 주장한다.
"미국이 남아프리카공화국의 총 HIV 대응 예산의 상대적으로 작은 부분을 제공했지만, 미국이 가장 많이 커버한 대상 자원과 경우에 따라 주요 서비스의 모든 측면은 출판 당시 남아프리카공화국 정부에 의해 대체되지 않았던 많은 것들이었다."
펩팔 자금은 미국 국제개발청(USAid, 7월에 폐지됨)과 질병통제센터(CDC)라는 두 개의 미국 정부 기관을 통해 남아프리카공화국에 유입되었다.
USAid 자금 프로젝트는 작년 초에 폐쇄되었지만, CDC 자금 프로그램은 미국 정부가 "기간 자금"이라고 부르는 것으로 계속되었으며, 현 단계에서는 6월에 종료된다.
많은 다른 아프리카 국가들이 9월에 출범한 "미국 우선 글로벌 보건 전략"의 일부로 추가 자금 지원을 위해 미국과 양해각서에 서명했지만, 남아프리카공화국의 가능성은 낮다.
"트럼프 행정부가 백인 집단학살에 대한 근거 없는 주장과 협력 관계의 붕괴의 직접적인 결과로 회계연도 말에 남아프리카공화국의 보건 프로그램 및 연구에 대한 자금 지원을 중단할 가능성이 있어 보인다"고 보고서는 명시한다.
남아프리카공화국의 펩팔 자금은 국가에서 HIV 감염률이 가장 높은 27개 보건 지구에 할당되었으며, 주로 성매매 여성, 게이 및 양성애 남성, 트랜스젠더, 임신 중이거나 모유 수유 중인 여성, 십대 소녀 및 청년 여성과 같이 일반 인구보다 HIV에 감염될 확률이 더 높은 사람들의 그룹과 함께 일한 프로젝트만을 위한 것이었다.
자금은 주로 국가의 5년 HIV 및 결핵 계획의 목표를 달성하도록 정부를 지원한 비정부기구(NGO)에 갔다(최신 계획은 2023년부터 2028년까지의 우리 전략이다).
NGO들은 간호사, 동료 상담사 및 네비게이터들과 함께 이동 클리닉을 운영했으며, 이들은 커뮤니티로 나가 HIV 서비스에 쉽게 접근할 수 있도록 했으며, 이러한 캠페인은 각 고위험 그룹의 특수한 필요를 구체적으로 해결하도록 설계되었다.
자금 삭감 이후, 클라이언트들은 이제 정부 클리닉에 가서 검사를 받거나 HIV 예방 약물을 받아야 하며, 그곳에서 그들은 긴 줄과 과부하 상태의 간호사들과 마주친다. 보고서 연구자들에게 한 참가자들은 자신들의 필요에 자주 무감각하다고 말했다.
"사람들이 '약을 받을 수 없어, 받으러 갈 곳이 없어'라고 말하지 않는다"고 보고서 공동 저자 중 한 명인 에밀리 바스가 Bhekisisa에 말했다. "대신 그들은 긴 대기 시간과 낙인과 같은 그들이 일반 의료 체계를 사용할 때 극복해야 하는 거대한 장벽에 대해 설명하고 있다. '최소한의' 선택지만 있을 뿐이다."
타운십 클리닉을 담당하는 정부 간호사는 연구자들에게 이제 자주 HIV 예방 약물을 수령하려는 클라이언트들의 우선순위를 낮추고, 심하게 탈진한 아이와 같은 즉각적인 의료 필요가 있는 환자들을 HIV 예방 클라이언트보다 먼저 분류한다고 말했다.
"간호사는 재수화 아이에게 링거를 걸고 있고... 이제 몇 시간 동안 PrEP(HIV 예방 약물)을 받기 위해 앉아 있는 사람이 있다. 이 사람은 아프지 않으며 이제 우선순위가 아니다. 환자는 떠난다, [이미 모집되었음에도] 기다리는 것에 지쳐서. 그래서 우리의 복용률은 낮다."
보고서는 이미 질병을 가지고 있고 증상을 경험하고 있으며 따라서 질병을 치료하기 위해 약물이 필요한 환자들이 긴 대기나 낙인을 훨씬 더 견딜 가능성이 있음을 지적한다.
그러나 예방 약물을 받기 위해 클리닉을 방문하는 HIV 음성 환자는 아프지 않다.
"당신이 HIV 위험에 처한 사람들이 자신들의 위험을 이해하고, 자신들의 HIV 상태를 알고, HIV 예방 약물(레나카파비르 같은)을 복용하도록 하고 싶다면, 당신은 그들에게 클리닉에 가서 오전 7시부터 오후 4시까지 기다리도록 할 수 없다"고 바스는 설명한다.
"그들은 무언가를 위해 선별되기를 기다리고 그 다음 그것을 받지 못하게 할 중재를 받기 위해 하루 종일 기다리려고 하지 않을 것이다. 당신은 남아프리카공화국과 미국이 지난 22년 동안 구축해온 플랫폼(체계)이 필요하다. 당신은 부작용에 대해 솔직하게 말해주고, 선택을 할 수 있도록 도와주고, 약물을 사용하기로 결정했을 경우 그것을 얻을 수 있도록 도와주는 동료 상담사나 네비게이터가 필요하다."
클리닉은 이제 이전에 이동 클리닉에서 서비스를 받은 클라이언트들을 대처해야 할 뿐만 아니라, 간호사들은 펩팔 자금 NGO가 많은 클리닉에 제공한 보건 종사자들 없이도 해야 한다.
보고서에 실린 한 클리닉에서, 이것은 간호사들이 HIV 예방 약물 리필을 위해 진료소를 방문하는 클라이언트가 약물을 발급하기 전에 HIV 검사를 받도록 하여 그들이 여전히 HIV 음성인지 확인하는 것과 같은 표준 HIV 검사 프로토콜을 포기하게 이끌었다.
오전 7시부터 오후 4시까지 약물을 기다려야 했던 HIV 예방 약물 클라이언트는 검사를 받지 않았고 간호사에게 물었다: "당신들이 [검사]의 필요성을 보는가, 우리가 생략하는 이 단계들 때문에. 어젯밤 정말 노출된 사람들이 있는데 [약물 리필을 위해 클리닉에 올 때], 당신은 업무 부담 때문에 그들을 검사하지 않는다. 당신은 그냥 그들에게 PrEP(HIV 예방 약물)을 준다. 이 사람이 노출되었다면?"
자금이 삭감되었을 때의 가장 큰 손실 중 하나는 펩팔 자금 드림스(Dreams) 파트너십으로, 십대 소녀 및 청년 여성을 위한 것이었다고 보고서는 말한다.
드림스는 단지 HIV 검사 및 예방만을 제공하지 않았으며, 청년 여성들이 생활 기술과 소득을 창출하는 기술을 개발하도록 도왔다.
펩팔 지원 국가에서 드림스가 운영된 지역에서 HIV 예방 약물의 복용률은 프로그램이 출시되지 않은 지역보다 1.4배 높았다. 전체적으로, 펩팔 국가에서 이러한 약물을 복용하기 시작한 모든 십대 소녀 및 청년 여성의 70%가 드림스 지구에서 그렇게 했다.
"바로 이 플랫폼을 주입형 PrEP(HIV 예방 약물)에 대한 접근을 확대하는 데 사용할 수 있었던 정확한 시점에, 미국 정부는 모든 드림스 자금을 취소하고 PrEP 자금을 임신 중이거나 모유 수유 중인 여성을 위한 서비스로만 제한했다"고 보고서는 언급한다.
"하룻밤 사이에, 몇 년에 걸친 커뮤니티 존재로 구축된 예방 플랫폼은 심각하게 손상되었고, 어떤 곳에서는 파괴되었다."
남아프리카공화국의 새로운 HIV 감염의 약 30%는 15세에서 25세 사이의 십대 소녀 및 청년 여성들 중에 있으며, 비록 그들이 인구의 약 8%만을 구성한다.
보고서 저자들은 정부가 보건 지출을 증가시켜야 한다고 말한다(국가 예산의 16.8%가 보건으로 간다). 미국 글로벌 보건 자금 삭감의 우려스러운 영향을 완화하기 위해서다.
그러나 에이즈 예방 옹호 단체 이사 이벳 라파엘은 새로운 기부자를 찾을 시간이 되었다고 주장한다.
"우리는 제약회사에서 돈을 받지 않는다고 말하는 것에서 벗어나야 한다. 제약회사가 이것을 만들고 있으므로, 그들은 이것을 지원하기 위한 체계를 세워야 한다."
라파엘은 레나카파비르를 개발한 제약사인 길리애드 사이언시즈(Gilead Sciences)로부터 청년을 위한 자지(Zazi) 클럽을 만들기 위해 자금을 받고 있으며, 이는 드림스가 한 것과 유사한 서비스를 제공한다.
Avac의 실행 이사 mitchel Warren은 다음과 같이 경고한다: "우리는 이제 돌 위가 아닌 모래 위에 레나카파비르 프로그램을 구축하고 있다. 그래서 레나카파비르 도입이 본래보다 어려울 것이다. 하지만 우리는 그것을 느리거나 작게 가는 핑계로 사용해서는 안 된다. 이 프로그램들이 출시될 때 우리가 정말로 그것을 가장 많이 사용할 수 있는 사람들에게 도달하고 있는지에 대해 매우 조심해야 한다." DM
이 이야기는 Bhekisisa Center for Health Journalism에 의해 제작되었다.
이는 미국 기반 단체인 의사인권회(Physicians for Human Rights)와 두 개의 현지 비영리 단체인 에이즈 예방 옹호 단체(Advocacy for Prevention of HIV and Aids)와 엠토닌제니 상담 및 교육(Emthonjeni Counselling & Training)이 화요일에 발표한 보고서의 주요 발견 중 하나다.
레나카파비르는 HIV 음성인 사람들이 성적 접촉을 통해 바이러스에 감염되는 것을 거의 완벽하게 예방한다. 과학자들은 지금부터 2043년까지 HIV에 감염되지 않은 100만~200만 명이 최소 연 1회 이상 이 주사를 맞으면, 8년 내 에이즈가 주요 공중보건 위협이 되는 것을 막을 충분한 신규 감염을 예방할 수 있을 것으로 추정한다.
남아프리카공화국의 첫 두 물량(에이즈, 결핵 및 말라리아 퇴치 글로벌펀드의 자금으로 지불한 총 37,920회분)은 3월 말과 4월 초에 도착했으며, 출시는 5월 말에서 6월 초에 시작될 것으로 예상된다.
보고서 저자들은 케이프타운, 카옐리차, 필리피, 미드란드, 요하네스버그에서 자금 삭감의 직접적인 경험이 있는 40명의 참가자(의사, 간호사, 임상 담당자, 동료 상담사 및 네비게이터, 트랜스젠더 및 청년, 성매매 여성, 게이 및 양성애 남성, 정부 보건 종사자)와의 심층 인터뷰를 실시했다.
연구 참가자들의 의견은 9월에 20개의 개별 및 그룹 구술 역사 인터뷰를 통해 수집되었고, 연구자들은 3월에 참가자들의 인용문을 다시 확인하고 필요한 경우 업데이트하도록 했다.
"커뮤니티 기반 예방 서비스와 커뮤니티 주도 활동을 위한 자원의 붕괴는 본 연구의 많은 참가자들이 레나카파비르와 그 게임 체인징 잠재력을 위해 준비하고 있던 정확한 시점에 일어났다"고 보고서는 명시하고 있다.
"자금 삭감으로 인한 보건 체계의 손상은 레나카파비르에 대한 수요를 충족하지 못하도록 할 수 있다."
트럼프 행정부가 2025년 2월에 대부분 중단한 펩팔(Pepfar) 자금은 남아프리카공화국의 HIV 퇴치에 사용되는 자금의 약 17%라는 상대적으로 작은 부분을 구성했다.
그러나 보고서가 지적하듯이, 이 자금이 지원한 서비스의 종류와 사용된 지역의 수(국가의 52개 보건 지구 중 27개)는 HIV 검사 및 정부 클리닉에서 무료로 제공하는 일일 HIV 예방약 복용률과 같은 HIV 예방 서비스에 불균형적인 영향을 미쳤다. 이는 이제 이러한 서비스를 사용하도록 사람들을 격려하고 이를 쉽고 빠르게 접근할 수 있도록 하는 현장 근로자가 훨씬 더 적어졌기 때문이다.
예를 들어, 국제 옹호 단체 Avac의 데이터는 작년 1월부터 9월까지의 약 복용률이 2024년 같은 기간과 비교하여 4분의 1 감소했음을 보여준다. 국가의 일부 지역의 HIV 검사율도 자금 삭감이 일어나기 전인 2024년보다 2025년에 더 낮았다.
"남아프리카공화국에 대한 자금 삭감의 영향은 단순히 하룻밤 사이에 제거된 전체 남아프리카공화국 프로그램 예산의 백분율을 검토하여 이해할 수 없다"고 보고서 저자들은 주장한다.
"미국이 남아프리카공화국의 총 HIV 대응 예산의 상대적으로 작은 부분을 제공했지만, 미국이 가장 많이 커버한 대상 자원과 경우에 따라 주요 서비스의 모든 측면은 출판 당시 남아프리카공화국 정부에 의해 대체되지 않았던 많은 것들이었다."
펩팔 자금은 미국 국제개발청(USAid, 7월에 폐지됨)과 질병통제센터(CDC)라는 두 개의 미국 정부 기관을 통해 남아프리카공화국에 유입되었다.
USAid 자금 프로젝트는 작년 초에 폐쇄되었지만, CDC 자금 프로그램은 미국 정부가 "기간 자금"이라고 부르는 것으로 계속되었으며, 현 단계에서는 6월에 종료된다.
많은 다른 아프리카 국가들이 9월에 출범한 "미국 우선 글로벌 보건 전략"의 일부로 추가 자금 지원을 위해 미국과 양해각서에 서명했지만, 남아프리카공화국의 가능성은 낮다.
"트럼프 행정부가 백인 집단학살에 대한 근거 없는 주장과 협력 관계의 붕괴의 직접적인 결과로 회계연도 말에 남아프리카공화국의 보건 프로그램 및 연구에 대한 자금 지원을 중단할 가능성이 있어 보인다"고 보고서는 명시한다.
남아프리카공화국의 펩팔 자금은 국가에서 HIV 감염률이 가장 높은 27개 보건 지구에 할당되었으며, 주로 성매매 여성, 게이 및 양성애 남성, 트랜스젠더, 임신 중이거나 모유 수유 중인 여성, 십대 소녀 및 청년 여성과 같이 일반 인구보다 HIV에 감염될 확률이 더 높은 사람들의 그룹과 함께 일한 프로젝트만을 위한 것이었다.
자금은 주로 국가의 5년 HIV 및 결핵 계획의 목표를 달성하도록 정부를 지원한 비정부기구(NGO)에 갔다(최신 계획은 2023년부터 2028년까지의 우리 전략이다).
NGO들은 간호사, 동료 상담사 및 네비게이터들과 함께 이동 클리닉을 운영했으며, 이들은 커뮤니티로 나가 HIV 서비스에 쉽게 접근할 수 있도록 했으며, 이러한 캠페인은 각 고위험 그룹의 특수한 필요를 구체적으로 해결하도록 설계되었다.
자금 삭감 이후, 클라이언트들은 이제 정부 클리닉에 가서 검사를 받거나 HIV 예방 약물을 받아야 하며, 그곳에서 그들은 긴 줄과 과부하 상태의 간호사들과 마주친다. 보고서 연구자들에게 한 참가자들은 자신들의 필요에 자주 무감각하다고 말했다.
"사람들이 '약을 받을 수 없어, 받으러 갈 곳이 없어'라고 말하지 않는다"고 보고서 공동 저자 중 한 명인 에밀리 바스가 Bhekisisa에 말했다. "대신 그들은 긴 대기 시간과 낙인과 같은 그들이 일반 의료 체계를 사용할 때 극복해야 하는 거대한 장벽에 대해 설명하고 있다. '최소한의' 선택지만 있을 뿐이다."
타운십 클리닉을 담당하는 정부 간호사는 연구자들에게 이제 자주 HIV 예방 약물을 수령하려는 클라이언트들의 우선순위를 낮추고, 심하게 탈진한 아이와 같은 즉각적인 의료 필요가 있는 환자들을 HIV 예방 클라이언트보다 먼저 분류한다고 말했다.
"간호사는 재수화 아이에게 링거를 걸고 있고... 이제 몇 시간 동안 PrEP(HIV 예방 약물)을 받기 위해 앉아 있는 사람이 있다. 이 사람은 아프지 않으며 이제 우선순위가 아니다. 환자는 떠난다, [이미 모집되었음에도] 기다리는 것에 지쳐서. 그래서 우리의 복용률은 낮다."
보고서는 이미 질병을 가지고 있고 증상을 경험하고 있으며 따라서 질병을 치료하기 위해 약물이 필요한 환자들이 긴 대기나 낙인을 훨씬 더 견딜 가능성이 있음을 지적한다.
그러나 예방 약물을 받기 위해 클리닉을 방문하는 HIV 음성 환자는 아프지 않다.
"당신이 HIV 위험에 처한 사람들이 자신들의 위험을 이해하고, 자신들의 HIV 상태를 알고, HIV 예방 약물(레나카파비르 같은)을 복용하도록 하고 싶다면, 당신은 그들에게 클리닉에 가서 오전 7시부터 오후 4시까지 기다리도록 할 수 없다"고 바스는 설명한다.
"그들은 무언가를 위해 선별되기를 기다리고 그 다음 그것을 받지 못하게 할 중재를 받기 위해 하루 종일 기다리려고 하지 않을 것이다. 당신은 남아프리카공화국과 미국이 지난 22년 동안 구축해온 플랫폼(체계)이 필요하다. 당신은 부작용에 대해 솔직하게 말해주고, 선택을 할 수 있도록 도와주고, 약물을 사용하기로 결정했을 경우 그것을 얻을 수 있도록 도와주는 동료 상담사나 네비게이터가 필요하다."
클리닉은 이제 이전에 이동 클리닉에서 서비스를 받은 클라이언트들을 대처해야 할 뿐만 아니라, 간호사들은 펩팔 자금 NGO가 많은 클리닉에 제공한 보건 종사자들 없이도 해야 한다.
보고서에 실린 한 클리닉에서, 이것은 간호사들이 HIV 예방 약물 리필을 위해 진료소를 방문하는 클라이언트가 약물을 발급하기 전에 HIV 검사를 받도록 하여 그들이 여전히 HIV 음성인지 확인하는 것과 같은 표준 HIV 검사 프로토콜을 포기하게 이끌었다.
오전 7시부터 오후 4시까지 약물을 기다려야 했던 HIV 예방 약물 클라이언트는 검사를 받지 않았고 간호사에게 물었다: "당신들이 [검사]의 필요성을 보는가, 우리가 생략하는 이 단계들 때문에. 어젯밤 정말 노출된 사람들이 있는데 [약물 리필을 위해 클리닉에 올 때], 당신은 업무 부담 때문에 그들을 검사하지 않는다. 당신은 그냥 그들에게 PrEP(HIV 예방 약물)을 준다. 이 사람이 노출되었다면?"
자금이 삭감되었을 때의 가장 큰 손실 중 하나는 펩팔 자금 드림스(Dreams) 파트너십으로, 십대 소녀 및 청년 여성을 위한 것이었다고 보고서는 말한다.
드림스는 단지 HIV 검사 및 예방만을 제공하지 않았으며, 청년 여성들이 생활 기술과 소득을 창출하는 기술을 개발하도록 도왔다.
펩팔 지원 국가에서 드림스가 운영된 지역에서 HIV 예방 약물의 복용률은 프로그램이 출시되지 않은 지역보다 1.4배 높았다. 전체적으로, 펩팔 국가에서 이러한 약물을 복용하기 시작한 모든 십대 소녀 및 청년 여성의 70%가 드림스 지구에서 그렇게 했다.
"바로 이 플랫폼을 주입형 PrEP(HIV 예방 약물)에 대한 접근을 확대하는 데 사용할 수 있었던 정확한 시점에, 미국 정부는 모든 드림스 자금을 취소하고 PrEP 자금을 임신 중이거나 모유 수유 중인 여성을 위한 서비스로만 제한했다"고 보고서는 언급한다.
"하룻밤 사이에, 몇 년에 걸친 커뮤니티 존재로 구축된 예방 플랫폼은 심각하게 손상되었고, 어떤 곳에서는 파괴되었다."
남아프리카공화국의 새로운 HIV 감염의 약 30%는 15세에서 25세 사이의 십대 소녀 및 청년 여성들 중에 있으며, 비록 그들이 인구의 약 8%만을 구성한다.
보고서 저자들은 정부가 보건 지출을 증가시켜야 한다고 말한다(국가 예산의 16.8%가 보건으로 간다). 미국 글로벌 보건 자금 삭감의 우려스러운 영향을 완화하기 위해서다.
그러나 에이즈 예방 옹호 단체 이사 이벳 라파엘은 새로운 기부자를 찾을 시간이 되었다고 주장한다.
"우리는 제약회사에서 돈을 받지 않는다고 말하는 것에서 벗어나야 한다. 제약회사가 이것을 만들고 있으므로, 그들은 이것을 지원하기 위한 체계를 세워야 한다."
라파엘은 레나카파비르를 개발한 제약사인 길리애드 사이언시즈(Gilead Sciences)로부터 청년을 위한 자지(Zazi) 클럽을 만들기 위해 자금을 받고 있으며, 이는 드림스가 한 것과 유사한 서비스를 제공한다.
Avac의 실행 이사 mitchel Warren은 다음과 같이 경고한다: "우리는 이제 돌 위가 아닌 모래 위에 레나카파비르 프로그램을 구축하고 있다. 그래서 레나카파비르 도입이 본래보다 어려울 것이다. 하지만 우리는 그것을 느리거나 작게 가는 핑계로 사용해서는 안 된다. 이 프로그램들이 출시될 때 우리가 정말로 그것을 가장 많이 사용할 수 있는 사람들에게 도달하고 있는지에 대해 매우 조심해야 한다." DM
이 이야기는 Bhekisisa Center for Health Journalism에 의해 제작되었다.
처리 완료
9,142 tokens · $0.0270
기사 수집 완료 · 18:30
매체 피드에서 기사 메타데이터 수집
헤드라인 번역 완료 · 18:45
제목/요약 한국어 번역 (fetch 시점 inline)
claude-haiku-4-5-20251001
455 tokens
$0.00127
4.0s
본문 추출 완료
10,620자 추출 완료
본문 한국어 번역 완료 · 18:45
5,485자 번역 완료
claude-haiku-4-5-20251001
8,687 tokens
$0.02572
56.5s
지정학적 엔티티 추출 완료 · 18:45
7개 엔티티 추출 완료
지정학적 맥락 & R-Scanner
R-Scanner · 상승
z=0.97
평소보다 보도량이 증가 추세 — 기준: South Africa
(🇿🇦 ZA)
최근 6시간 7건
7일 평균 4.68건 / 6h
1개국 매체
2개 매체
본문에서 추출된 지명 (7)
South Africa
🇿🇦
United States
🇺🇸
Cape Town
🇿🇦
Johannesburg
🇿🇦
Khayelitsha
🇿🇦
Phillippi
🇿🇦
Midrand
🇿🇦
위치 지도
지도 로딩 중…
같은 주제의 다른 기사 (최근 7일)
The uptake of the once-every-six-month HIV prevention jab lenacapavir (LEN) in South Africa will be heavily affected by the Trump administration’s funding cuts to the country, a new report has found. Researchers conducted in-depth interviews with doctors, nurses, peer counsellors, transgender and young people, sex workers, gay and bisexual men and government health workers with personal experience of the funding cuts in Cape Town and Johannesburg.
South Africa’s uptake of the once-every-six-month HIV prevention jab, lenacapavir (LEN), will be heavily affected by the Trump administration’s funding cuts to the country, because it destroyed much of the infrastructure – such as community-based testing and field recruitment for HIV prevention services – needed to create demand for the medicine.That’s one of the findings of a report released on Tuesday by the United States (US)-based organisation, Physicians for Human Rights, and two local nonprofits, Advocacy for Prevention of HIV and Aids and Emthonjeni Counselling & Training.
LEN is almost foolproof in stopping HIV-negative people from getting the virus through sex; scientists estimate if between one and two million people without HIV get the injection at least once a year between now and 2043, the country could prevent enough new infections to stop Aids from being a big public health threat within eight years.
SA’s first two shipments – a total of 37,920 doses paid for with money from the Global Fund to Fight Aids, TB and Malaria – arrived in late March and early April and rollout is expected to start in late May to early June.
The report’s authors conducted in-depth interviews with 40 participants – doctors, nurses, clinical officers, peer counsellors and navigators, transgender and young people, sex workers, gay and bisexual men and government health workers – with personal experience of the funding cuts in Cape Town, Khayelitsha, Phillipi, Midrand and Johannesburg.
Study participants’ input was collected in September through 20 individual and group oral history interviews and researchers got them to again check and, where necessary, update their quotes in March.
“The collapse of community-based prevention services and resources for community-led activities came at the precise moment that many participants in this study were preparing for lenacapavir and its game-changing potential,” the report states.
“The damage to the health system from the funding cuts may prevent it from meeting the demand for lenacapavir.”
Pepfar funding, which the Trump administration mostly ended in February 2025, made up a relatively small part – about 17% – of the money used to fight HIV in SA.
But, the report points out, the kind of services that the funding paid for, and the small number of districts where it was used – 27 out of the country’s 52 health districts – has resulted in a disproportionate impact on HIV prevention services, such as HIV testing and the uptake of a daily HIV prevention pill that government clinics stock for free, because there are now far fewer field workers to encourage people to use those services and to make them easy and quick to access.
Data from the international advocacy organisation, Avac, for instance, shows that the uptake of the pill decreased by a quarter between January and September last year compared to the same period in 2024. HIV testing rates in some areas in the country were also lower in 2025 than in 2024, before the funding cuts happened.
“The impacts of funding cuts to SA cannot be understood simply by examining the percentage of the overall South African programme budget that was stripped away overnight,” the report’s authors argue.
“While the US provided a relatively small proportion of the total HIV response budget in SA, the targeted resources the US covered most, and in some instances all, aspects of key services, many of which had not been replaced by the South African government at the time of publication.”
Pepfar funding was channelled to SA through two US government agencies, the United States Agency for International Development, USAid (which was shut down in July), and the Centres for Disease Control (CDC).
USAid-funded projects closed down early last year, but CDC-funded programmes continued with what the US government calls “bridge funding”, which, at this stage, ends in June.
Although many other African countries have signed memorandums of understanding with the US for further funding as part of its America First Global Health Strategy, which was launched in September, SA’s chances of this are poor.
“It appears possible, if not highly likely, that the Trump administration will cease to fund health programmes and research in SA at the end of this fiscal year, as a direct result of its baseless accusations of white genocide and the collapse of cooperative relations,” says the report.
SA’s Pepfar funding was for the 27 health districts in the country with the highest HIV infection rates and mostly only for projects that worked with groups of people, such as sex workers, gay and bisexual men, transgender people, pregnant and breastfeeding women and teen girls and young women, with a higher chance of getting HIV than the general population.
The funding mainly went to nongovernmental organisations (NGOs) that helped the government to reach the goals of the country’s five-year HIV and TB plans (the latest one is our strategy for 2023 to 2028).
NGOs manned mobile clinics with nurses, peer counsellors and navigators who went to communities to make it easy for them to access HIV services, and such campaigns were designed to specifically address the special needs of each high-risk group.
Since the funding cuts, clients now have to go to government clinics to get tested or to get HIV prevention medication, where they face long queues and overstretched nurses, whom participants told the report’s researchers, are frequently insensitive to their needs.
“People are not saying ‘I can’t get my medicine, there’s nowhere for me to go to get it,’” Emily Bass, one of the report’s co-authors, told Bhekisisa. “Instead they’re describing huge barriers, such as long waiting times and stigma, they have to surmount when they use the general healthcare system. There’s only a ‘bare bones’ option.”
A government nurse in charge of a township clinic told researchers that she now often deprioritises clients coming to collect HIV prevention medication, triaging patients in immediate medical need, such as a badly dehydrated child, over HIV prevention clients.
“The sister is busy putting the drip on the rehydrating child… and now there is this person who is sitting there for hours for PrEP [HIV prevention medication]. This person is not sick and is now not a priority. The patient leaves, [even though they are] already recruited… because he’s tired of waiting. So our uptake is low.”
The report points out that patients who already have an illness, and who are experiencing symptoms and therefore need medication to treat the illness, are much more likely to tolerate long waits or stigma.
But HIV-negative patients who visit clinics for preventive medication aren’t sick.
“If you want people who are at risk of HIV to understand their risk, know their HIV status and take HIV prevention medication [like LEN], you can’t ask them to go to a clinic and wait from 7am to 4pm,” Bass explains.
“They’re not going to spend their entire day waiting to be screened for something and then get an intervention that will prevent them from getting something [HIV]. You need the platform [system] that SA and the US has built over the past 22 years. You need a peer counsellor or navigator who talks to you frankly about side effects, who helps you to make choices and, should you decide to use the medication, helps you to get it.”
Clinics now not only have to cope with clients who formerly got their services from mobile clinics, but nurses also have to do without the health workers that Pepfar-funded NGOs provided many clinics with.
In one clinic featured in the report, this has led to nurses abandoning standard HIV testing protocols, such as making sure that clients who visit the facility for HIV prevention medication refills, are tested for HIV before issuing the medication, to make sure that they’re still HIV negative.
An HIV prevention medication client, who had to wait for his medication from 7am to 4pm, didn’t get tested and then asked a nurse: “Do you guys see the need for [testing], because these steps we are skipping. There are people who really were exposed [to HIV] last night, and then [when they get to the clinic for refills of the medication], you are not testing them… because of the workload. You just give them PrEP [HIV prevention medication]. What if this person was exposed?”
One of the biggest losses when funding was cut, the report says, was the Pepfar-funded Dreams partnership for teen girls and young women.
Dreams didn’t just offer HIV testing and prevention; it helped young women to develop life skills and skills to generate an income.
In areas where Dreams operated in Pepfar-supported countries, the uptake of HIV prevention medication was 1.4 times higher than in areas where the programme wasn’t rolled out. Overall, 70% of all the teen girls and young women who started on such medication in Pepfar countries, did so in Dreams districts.
“At the precise moment that this platform could have been used to expand access to injectable PrEP [HIV prevention medication], the US government cancelled all Dreams funding and restricted PrEP funding to services for pregnant and breastfeeding women only,” the report notes.
“Overnight, a prevention platform constructed over years of community presence was severely damaged and, in some places, destroyed.”
About 30% of new HIV infections in SA are among teen girls and young women between the ages of 15 and 25 years, even though they only comprise about 8% of the population.
The report’s authors say the government should increase its health spend – 16.8% of the country’s budget goes towards health – “to mitigate against the concerning impact of the US global health funding cuts”.
But Yvette Raphael, Advocacy for Prevention of HIV and Aids director, argues it’s time to find new donors.
“We need to move away from saying we don’t take money from pharmaceutical companies. Pharma is creating this, so they need to put up a system to support this.”
Raphael is funded by Gilead Sciences, the drug maker that developed LEN, to create Zazi clubs for young people, which provide similar services to what Dreams did.
Mitchell Warren, Avac’s executive director warns: “We’re now building lenacapavir programmes on a foundation of sand, not stone. So LEN introduction is going to be harder than it should have been. But we shouldn't use that as an excuse to go slow or small. We need to be hyper-aware as these programmes roll out that we are truly reaching the people who could use it the most.” DM
This story was produced by the Bhekisisa Centre for Health Journalism.